Diabetische Retinopathie & Diabetisches Makulaödem
Die diabetische Retinopathie ist eine Folgeerkrankung des Diabetes mellitus und beschreibt eine Erkrankung der Netzhaut im Auge. Erhöhte oder stark schwankende Blutzuckerwerte über einen längeren Zeitraum können die feinen Blutgefäße schädigen. Es kann zu einer Verschlechterung der Durchblutung und Versorgung mit Sauerstoff kommen, die zum Beispiel an kleinen Blutungen oder Schwellung der Netzhaut sichtbar wird, die der Augenarzt erkennen kann.1
Warum Diabetes ins Auge gehen kann
Mit der Zeit kann Diabetes mellitus Folgeerkrankungen mit sich bringen. Erst recht, wenn Diabetes anfangs nicht sofort entdeckt wird oder Blutzuckerwerte stark schwanken, wird eine Schädigung der Netzhautgefäße mit der Dauer der Erkrankung wahrscheinlicher. Weil der Diabetes – selbst bei schlecht eingestellten Werten - lange Zeit keine Schmerzen oder Einschränkungen verursachen kann, werden die Folgen oft unterschätzt. Dies trifft sogar für die ersten Veränderungen der Augen zu, die in der Regel nicht mit einer Verschlechterung des Sehens verbunden sind.
Insgesamt sind Schäden an der Netzhaut leider eine häufige Folge bei Menschen, die an Diabetes mellitus Typ-1 oder Typ-2 erkrankt sind. Rund ¼ der Patienten mit einem Typ 2-Diabetes, die länger als zehn Jahre erkrankt sind, sind von einer Retinopathie betroffen.2
Veränderungen treten ohne Schmerzen auf. Oft bestehen zunächst gar keine Einschränkungen des Sehens. Deshalb ist der regelmäßige Augenarzt-Besuch, bei dem der Augenhintergrund angeschaut wird, so wichtig.
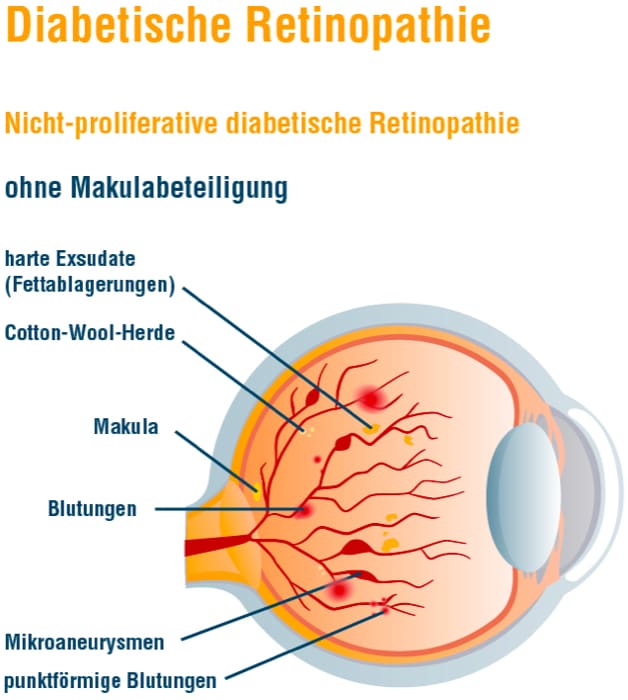
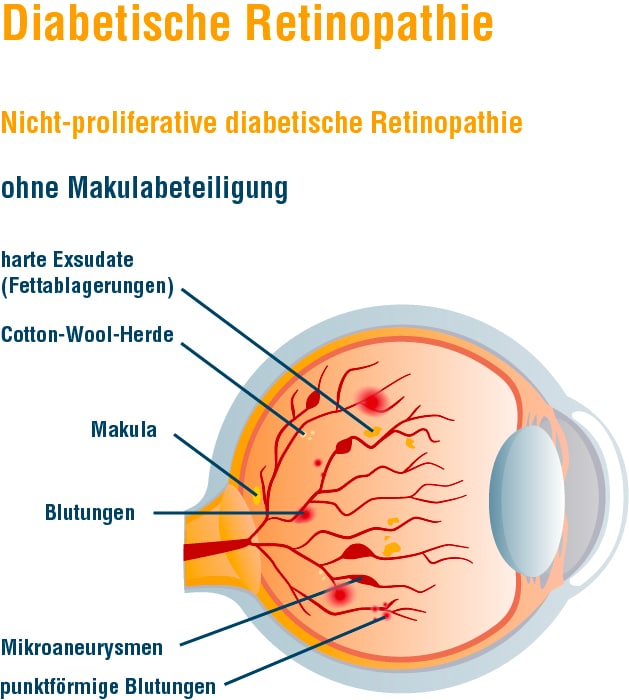
Der medizinische Fachbegriff für die Folgeerkrankung im Auge lautet „diabetische Retinopathie“. In dem Begriff Retinopathie ist der lateinische Begriff Retina für Netzhaut enthalten. Damit wird beschrieben, dass die Sauerstoffversorgung gestört ist. Wenn die Schäden der Netzhaut nicht rechtzeitig erkannt und konsequent behandelt werden, kann die Retinopathie zu beträchtlichen Sehstörungen, erheblichen Einschränkungen und im schlimmsten Fall sogar zur Erblindung führen. Die diabetische Retinopathie wird in verschiedene Formen und Schweregrade eingeteilt.
Durch Diabetes mellitus wird das Auge schlechter durchblutet, sodass die Zellen der Netzhaut unter anderem durch den dadurch entstehenden Sauerstoffmangel geschädigt werden. In diesem Stadium ist die Veränderung noch nicht so ausgeprägt. Daher hat noch keine Neubildung von Gefäßen (Gefäßproliferation) als „Gegenmaßnahme“ des Sauerstoffmangels eingesetzt. Ein Übergang zu anderen Stadien ist jedoch möglich, sodass – je nach Ausprägung – eine entsprechende Anpassung der Nachkontrolle sinnvoll ist. Ihr Augenarzt wird Ihnen einen Kontrolltermin in geeignetem Zeitabstand geben. Details zum Einfluss des Diabetes finden Sie im Kapitel „Diabetes und Folgen“.
Die schlechtere Durchblutung des Auges wird von Menschen mit Diabetes anfangs meist nicht bemerkt. Nur wenige Betroffene nehmen Symptome wie Gesichtsfeldausfälle (plötzliche Farbveränderungen, Lichtblitze und/oder dunkle Flecken) oder ein Nachlassen der Sehkraft wahr, die aber auch durch Schwankungen des Blutzuckers (Brechkraft der Linse) oder kurzfristiger Durchblutung (Kreislauf) überlagert werden können. Der Augenarzt hingegen kann im Rahmen der Untersuchung des Augenhintergrundes erkennen, ob die Durchblutung der Augengefäße bereits beeinträchtigt ist.1
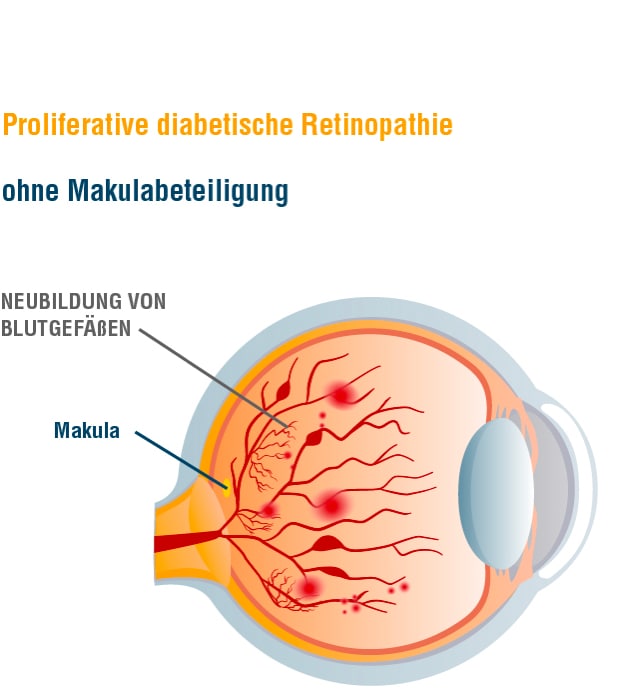
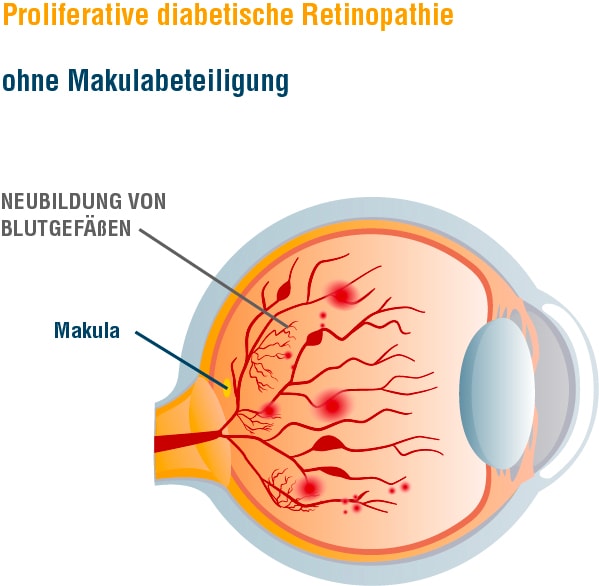
Eine nichtproliferative Retinopathie kann in den proliferativen Zustand übergehen. In dem fortgeschrittenen Stadium bildet der Körper neue Blutgefäße (Gefäßproliferation oder Neovaskularisation). Der Körper versucht durch neue Blutgefäße den Sauerstoffmangel auszugleichen. Der Prozess wird durch einen Botenstoff „Vaskulärer Endothelialer Wachstumsfaktor“ (engl. Vascular endothelial growth factor, kurz: VEGF) in Gang gesetzt, den die Zellen quasi als Notsignal freisetzen. Dieser Botenstoff gibt im Auge das Signal: „Bitte baue ein neues Blutgefäß“ und sorgt so für eine größere Durchlässigkeit der Gefäße und fördert das Wachstum unreifer Zellen. Leider können die neu gebildeten Gefäße den Sauerstoffbedarf nicht ausgleichen. Im Gegenteil führen die neuen Gefäße und begleitenden Membranen eher zu Problemen: Die unreifen Gefäße können sehr leicht einreißen oder platzen. Außerdm kann es leicht zu Blutungen oder zu einem unerwünschten Austritt von Flüssigkeit in das Gewebe kommen. Gerade eine ausgedehnte Einblutung in das Augeninnere wird von Betroffenen häufig als Ereignis mit schlagartig verschlechterter Sehkraft erlebt.
Am besten kann die schnelle Verschlechterung und Erblindung verhindert werden, wenn das Gefäßwachstum – bestenfalls schon das erhöhte Risiko dazu – frühzeitg erkannt wird. Daher ist es wichtig, dass Menschen mit Diabetes regelmäßig den Augenhintergrund untersuchen lassen. Weitere Informationen finden Sie im Kapitel Vorbeugung.1
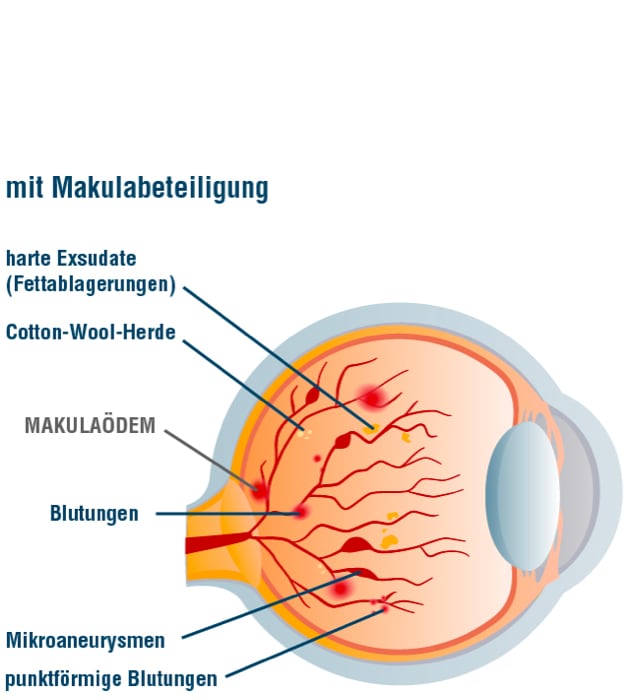
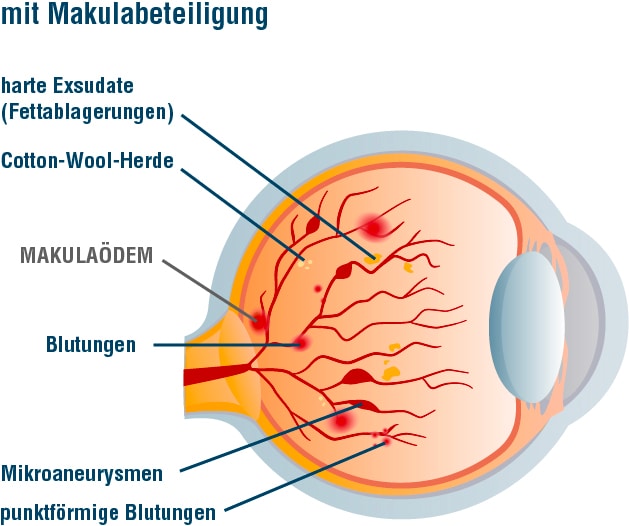
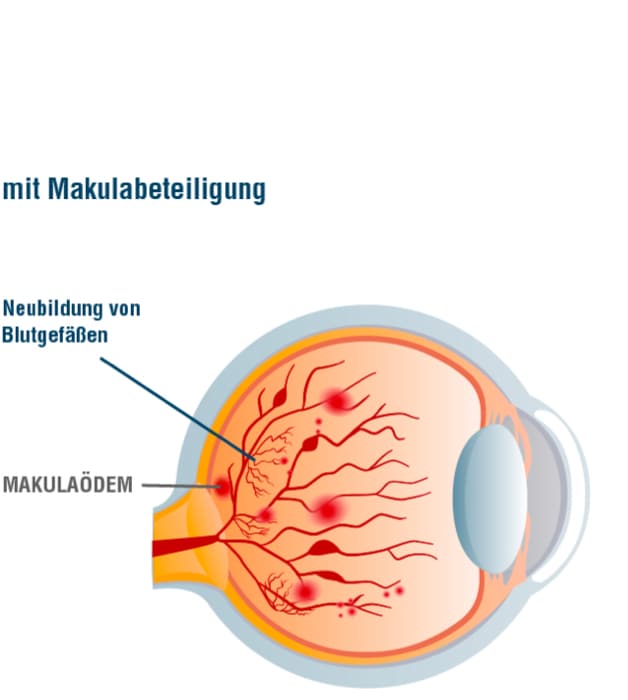
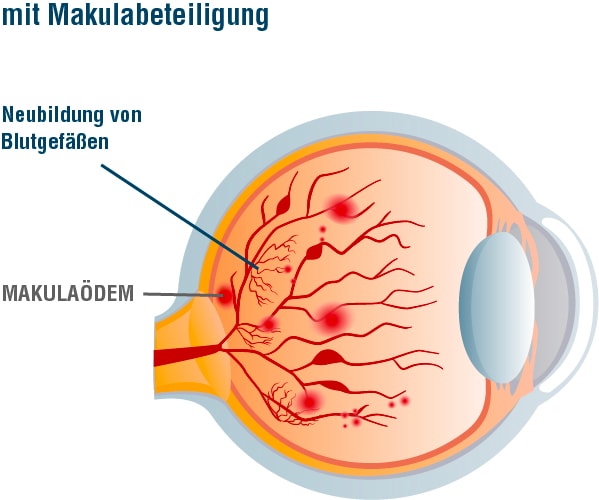
Bei der diabetischen Makulopathie handelt es sich um eine spezielle Form der Augenerkrankung, die parallel zu den anderen Veränderungen auftreten kann. Von einem diabetischen Makulaödem (kurz: DMÖ) gesprochen, wenn sich Flüssigkeit in der Netzhaut ansammelt, das aus den geschädigten Gefäßen ausgetreten ist. Die Auswirkungen auf das Sehen hängen von der Ausprägung der Schwellung und der Lokalisation der Flüssigkeit ab. Gerade der Bereich des schärfsten Sehens (Makula) ist für das Sehvermögen besonders wichtig. Wenn erste Anzeichen einer Sehstörung auftreten, sollten diese immer ernst genommen werden, um ein Ödem frühzeitig zu erkennen. Zu den Symptomen gehören verschwimmende Konturen, verblassende Farben oder auch Kontraste, die verflachen. Des Weiteren sind der Nachlass der Sehschärfe oder auftretende Flecken im Sichtfeld ein Alarmsignal.
Symptome
Krankheitsverlauf und Prognose
Die Diagnose „Diabetische Retinopathie“ kann erst einmal ein Schock sein. Sorgen und Ängste können insbesondere dann lähmen, wenn das Kopfkino bei Menschen einsetzt, die selbst Menschen mit einer starken Sehbinderung oder Erblindung in ihrem privaten oder familiären Umfeld kennen.
Erfreulicherweise gibt es heute sehr gute Möglichkeiten zur Untersuchung und wirksame Methoden zur Behandlung. Weil die diabetische Retinopathie eine chronische Erkrankung ist, wird nicht selten Ausdauer und Geduld eingefordert. Trotz möglicher Probleme mit Arztterminen oder Wartezeiten ist es wichtig, dass Sie regelmäßig und wie empfohlen Termine zur Untersuchung oder ggf. Behandlung wahrnehmen. Nur so kann Ihr Arzt das Fortschreiten beobachten und gegebenenfalls rechtzeitig mit Ihnen über eine geeignete Therapie sprechen.
Sie können in den meisten Fällen Ihr ganz normales Leben weiterführen und auch weiterhin gut sehen Sprechen Sie mit Ihren Ärzten offen über die Situation. Lassen Sie gerade mit zunehmender Dauer der Diabetes-Erkrankungen nicht nach.
Neben den regelmäßigen Augenarztbesuchen ist es, hilfreich, den Diabetes mellitus gut zu managen und Risikofaktoren wie einen erhöhten Blutdruck konsequent zu beachten.
Informieren Sie sich über weitere Vorsorgemaßnahmen und bleiben Sie so konsequent wie möglich.4
Weitere diabetesbedingte Augenerkrankungen
Diabetes kann sich auch noch auf weitere Bereiche im Auge auswirken – z. B. auf die Linse oder die Hornhaut.
Menschen mit Diabetes entwickeln etwas früher als andere Menschen eine Linsentrübung, auch „Katarakt“ oder früher „Grauer Star“ genannt. Dabei trübt sich die Augenlinse ein. In fortgeschrittenen Stadien kann man diese Trübung als graue Färbung hinter der Pupille sehen. Die Betroffenen sehen die Welt zunehmend wie hinter einem Schleier, ihre Sehstärke kann ab- und die Blendempfindlichkeit zunehmen.5 Wenn die Betroffenen durch die Einschränkung relevant in ihrem Alltag gestört sind, kann man die Linse gegen eine Kunstlinse austauschen. Selbst wenn die Netzhaut keine Veränderungen aufweist, ist die Wahrschlichkeit für das Auftreten eines Makulaödems nach einer Katarakt-Operation erhöht; mit fortschreitendem Stadium steigt dieses Risiko noch weiter an. Daher sollte die Entscheidung über den Zeitpunkt einer Operation die Situation der Netzhaut berücksichtigen.
Eine weitere Folgeerkrankung des Diabetes ist das Glaukom. Meist trägt ein zu hoher Augeninnendruck zu einer Schädigung des Sehnervs bei. Dies führt dazu, dass das Gesichtsfeld immer größere Ausfälle aufweist. Ohne gezielte Untersuchung bleiben die Einschränkungen durch langsame Gewöhnung über Jahre unbemerkt.6 Gerade Menschen mit einer vorgeschädigten Gefäßen oder zwischenzeitlichen Abfällen des Blutdrucks können von einer Glaukomform betroffen sein, bei der es selbst mit normalen Werten des Augendrucks zu einer langsamen Schädigung des Sehnervs kommt.
Im Rahmen der Erkrankung werden auch die Nerven geschädigt. Möglicherweise spielt die gestörte Versorgung mit Nährstoffen eine Rolle, dass Nervenzellen, unabhängig von der Durchblutung, geschädigt werden. Das kann für den Körper eine Störung des Gefühls (Sensibilität) in Händen und Füßen sein. Aber auch eine vermindertes Gespür und eine reduzierte Nervenversorgung der Augenoberfläche werden beobachtet. Wenn die Hornhaut betroffen ist, kann das auch die Benetzungsstörung verschlimmern und Probleme nach Verletzungen der Augenoberfläche bedeuten.
Quellen
1 Deutsches Ärzteblatt 2010; 107(5): 75–84 DOI: 10.3238/arztebl.2010.0075 https://www.aerzteblatt.de/archiv/67564/Diabetische-Retinopathie (zuletzt zugegriffen 02.12.2019)
2 NVL Prävention und Therapie von Netzhautkomplikationen bei Diabetes, 2. Auflage, 2015. Version 2: https://www.leitlinien.de/nvl/html/netzhautkomplikationen/kapitel-1
3 Hammes HP: Diabetic Retinopathy and Maculopathy. Experimental and Clinical Endocrinology & Diabetes (2014).
https://www.thieme-connect.com/products/ejournals/abstract/10.1055/s-0034-1366292?lang=de
4 Nationale Versorgungsleitlinie Typ-2-Diabetes: Prävention und Therapie von Netzhautkomplikationen. 2015. https://www.deutsche-diabetes-gesellschaft.de/fileadmin/Redakteur/Leitlinien/Evidenzbasierte_Leitlinien/2016/dm-netzhautkomplikationen-2aufl-vers2-lang.pdf (zuletzt abgerufen 2.12.2019)
5 Augenärzte informieren: Staroperation und Intraokularlinse, 2009, https://www.uniklinik-freiburg.de/fileadmin/mediapool/09_zentren/aoz/pdf/catop.pdf (zuletzt zugegriffen 02.12.2019)
6 Grüner Star (Glaukom), Gesundheitsinformation.de, Juli 2019, https://www.gesundheitsinformation.de/gruener-star-glaukom.2088.de.html (zuletzt zugegriffen 28.01.2020).
7 Shih KC et al: A systematic review on the impact of diabetes mellitus on the ocular surface. Nutrition & Diabetes (2017) https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5380897/ (zuletzt zugegriffen am 2.12.2019)
8 Hornhaut verrät Diabetische Neuropathie. CME (2014) https://www.springermedizin.de/hornhaut-verraet-diabetische-neuropathie/8975604 (zuletzt abgerufen am 2.12.2019).
Redaktion in Abstimmung mit den Kooperationspartnern.
Die auf dieser Website bereitgestellten Inhalte dienen der persönlichen Information und ersetzen kein Arzt-Patienten-Gespräch.
Aus Gründen der besseren Lesbarkeit wurde in diesem Text die männliche Grundform genutzt. Selbstverständlich beziehen sich die Bezeichnungen, z. B. Patient oder Arzt, auch auf weibliche und non-binäre Personengruppen.