Diabetes und Folgeerkrankungen
Bei Diabetes mellitus kommt es im Verlauf der Krankheit zu Folgeerkrankungen die am häufigsten die Augen, Gefäße, Niere, Füße, Herz und Nerven betreffen können. Diese durch Diabetes verursachten Folgeerkrankungen können sich durch unterschiedliche Anzeichen und Symptome bemerkbar machen.
Zucker im Körper
Zucker ist für den Menschen lebenswichtig, denn er ist der Treibstoff unserer Zellen. Es gibt verschiedene Arten von Zucker: Glukose, Fructose, Saccharose oder Laktose. Sie schmecken unterschiedlich, haben jedoch alle den gleichen Kaloriengehalt. Die verschiedenen, mit der Nahrung aufgenommenen, Zuckerarten werden im Darm in einen Einfachzucker, die Glukose (Traubenzucker), zerlegt und in das Blut aufgenommen. Über das Gefäßsystem verteilt das Blut die Glukosemoleküle im ganzen Körper an die Zellen. Durch spezielle Schleusen, die aus Proteinen (Eiweißen) bestehen, gelangen die Zuckermoleküle dann ins Zellinnere und können dort als Energielieferant dienen. Als „Schleusenwärter“, der die Schleusen nach Bedarf öffnet oder schließt, dient das Insulin. Insulin ist ein Hormon, das in der Bauchspeicheldrüse (Pankreas) gebildet wird. Ohne Insulin kann Zucker nicht von der Blutbahn ins Zellinnere übertreten.2
Was passiert bei Diabetes im Körper?
Diabetes mellitus, umgangssprachlich auch als „Zuckerkrankheit“ bezeichnet, ist eine dauerhafte Störung des Stoffwechsels, bei der die Konzentration des Zuckers im Blut ohne Therapien dauerhaft oder zeitweise zu hoch ist. Es kommt zu einer „Verzuckerung“ von Struktureiweißen an den Gefäßwänden und auch in den Blutzellen. Hierdurch kann es zu Ablagerungen und Verschlüssen von Gefäßen kommen, bis hin zu einem Schlaganfall oder Herzinfarkt.
Erhöhte Blutzuckerspiegel können auch zu Schäden der Nervenzellen führen und dadurch die Weiterleitung von Signalen verändern. Es kann dadurch zu Kribbeln, Missempfinden, Taubheit und Schmerzen kommen.
Im Allgemeinen werden Typ-1- und Typ-2-Diabetes unterschieden. Unter dem Begriff Typ-3-Diabetes werden verschiedene seltene Diabetes-Formen zusammengefasst, die auf andere Weise entstehen als der Typ-1- und der Typ-2-Diabetes.1
Beim Typ-2-Diabetes, der häufigsten Diabetesform, wird entweder das Insulin zu langsam gebildet oder die Wirkung des Insulins in den Körperzellen ist vermindert – was in beiden Fällen zu einem Steigen des Blutzuckerspiegels führt. Risikofaktoren für diese Diabetesform sind vor allem eine genetische Veranlagung, Übergewicht und Bewegungsmangel. Rund 90 Prozent der Diabetes-Patienten leiden an Typ-2-Diabetes.
Meist wird Typ-2-Diabetes mit blutzuckersenkenden Medikamenten, Insulin und einer Veränderung der Verhaltensweisen (Abnehmen, Bewegung, Ernährung) behandelt.3
Die zweithäufigste Form ist der Typ-1-Diabetes. Bei ihm handelt es sich um eine Autoimmunkrankheit, bei der die Insulin-produzierenden Zellen in den sogenannten "Langerhansschen Inseln" der Bauchspeicheldrüse (Pankreas) durch das körpereigene Abwehrsystem oder andere Erkrankungen des Pankreas zerstört werden. Dadurch ist die Bauchspeicheldrüse nicht mehr in der Lage, Insulin zu produzieren (absoluter Insulinmangel), was einen stark erhöhten Blutzuckerspiegel zur Folge hat. Menschen mit Typ-1-Diabetes müssen daher ein Leben lang Insulin ersetzen. Die notwendigen Mengen müssen gespritzt werden, wobei die Dosis immer wieder dem Bedarf und Verbrauch angepasst werden muss, um die Blutzuckerwerte möglichst stabil und normal einzustellen. So können kurzfristige Entgleisungen, d.h. eine vorübergehende Über- oder Unterzuckerung, sowie auf die schwerwiegende Folgeerkrankungen an Gefäßen und Nerven verhindert oder verzögert werden.3
Symptome
Durch einen Mangel an Insulin kommt es bei Diabetes zu einer Überzuckerung (Hyperglykämie). Der Zucker kann also nicht von der Blutbahn ins Zellinnere gelangen. Weil der Körper versucht, den dauerhaft erhöhten Zuckerspiegel im Blut abzubauen, scheidet er den Zucker über den Urin aus, wodurch die Erkrankung ihren ursprünglichen Namen, nämlich „‚honigsüßer Durchfluss“ hat. Ein typisches erstes Anzeichen für Diabetes mellitus ist deshalb häufiges Wasserlassen. Gefolgt davon entsteht ein quälendes Durstgefühl, denn der Körper will über vermehrtes Trinken den Flüssigkeitsverlust ausgleichen. Allerdings lässt sich der Durst nicht wirklich stillen. Durch den Flüssigkeitsverlust kann es ebenfalls zu trockener Haut und dadurch bedingten Juckreiz kommen. Auch Schwäche, Müdigkeit und Konzentrationsstörungen sind häufige Diabetes-Anzeichen. Denn die Glukose liegt zwar vermehrt im Blut vor, kann jedoch nicht in die Zellen gelangen und es kommt zum Energiemangel.
Eine Unterzuckerung (Hypoglykämie), ausgelöst durch eine ausgelassene Mahlzeit, erhöhte Belastung (z.B. beim Sport) oder bei diagnostiziertem Diabetes durch blutzuckersenkende Medikamente, macht sich durch erhöhten Puls, kalten Schweiß, Kopfschmerzen und Zittern bemerkbar.3
Diagnose
Besteht ein Verdacht auf Diabetes, wird zunächst der HbA1c-Wert gemessen. Als HbA1c bezeichnet man rote Blutkörperchen (Hämoglobin), an die sich Glukose angelagert hat. Der HbA1c-Wert gibt einen Rückschluss auf die Blutzuckereinstellung. Der Wert lässt Rückschlüsse auf den Blutzucker der letzten drei Monate zu und wird auch Blutzuckergedächtnis genannt. Liegt dieser über 5,7 %, wird ein oraler Glukosetoleranztest (oGTT) gemacht. Der oGTT ermöglicht eine frühzeitige Diagnose und sogar die Feststellung einer gestörten Glukosetoleranz (Prädiabetes). Im Normalfall liegt der im oGTT ermittelte Nüchtern-Plasmaglukosewert unter 100 mg/dl. Alles darüber befindet sich außerhalb des Normbereichs und wiederholte Messungen von über 126 mg/dl zeigen einen Diabetes an.3
Folgeerkrankungen
Leider spielt bei Diabetes mellitus auch das Thema "Folgeerkrankungen" eine große Rolle. Diese können entstehen, wenn die Blutzuckerwerte nicht gut eingestellt sind und damit langsam fortschreitend zu nicht mehr rückgängig machbaren Schäden an Gefäßen und Nerven führen. Diese Veränderungen können in verschiedenen Organen auftreten und sich mit unterschiedlicher Geschwindigkeit entwickeln (siehe Grafik). Viele Organe sind bereits in Mitleidenschaft gezogen bevor die Erkrankung bekannt ist. Weil ein zu hoher Blutzucker lange keine Schmerzen oder Einschränkungen verursacht, werden die Folgen oft unterschätzt. Umso wichtiger ist es deshalb, Diabetes mellitus möglichst frühzeitig zu erkennen und geeignete Maßnahmen zu ergreifen.3
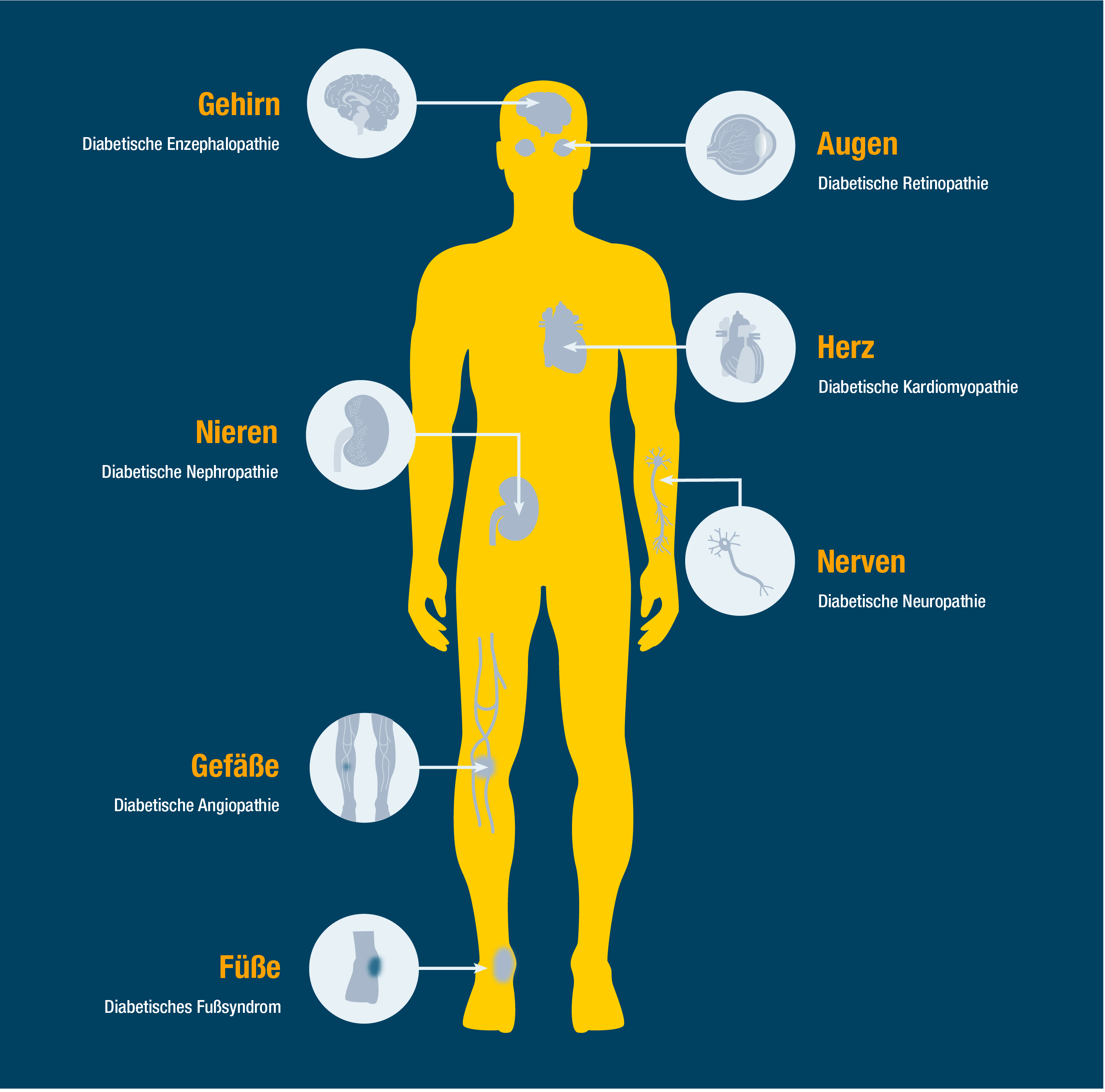
Folgeerkrankungen vorbeugen
Ein langfristig gut eingestellter Blutzucker ist ein wichtiger Teil der Prävention. Dieser kann anhand des HbA1c-Wertes überprüft werden und sollte als Zielwert unter 7 % liegen. Als Hilfe kann hier ein detaillierter Insulin- und Blutzuckerplan geführt werden, damit Sie immer einen Überblick behalten und Veränderungen in der Insulin-Aufnahme leichter vornehmen können, falls diese notwendig sein sollten. Regelmäßige Arztbesuche, bei denen Sie Auffälligkeiten mit ihrem Arzt besprechen können, sollten zu einer guten Prävention ebenfalls dazu gehören. Daneben schützen auch ein möglichst niedriger Blutdruck, gute Blutfettwerte und eine gesunde Ernährung und ein Körpergewicht im Normalbereich vor Spätschäden. Zudem sollten Menschen mit einem Diabetes mellitus auf übermäßigen Alkoholgenuss und Rauchen verzichten.4 Und zu guter Letzt gehört natürlich auch eine ausreichende Bewegung und Sport zur Prävention dazu.3
Sie können per Klick zu den einzelnen Folgeekrankungen springen:
Diabetes und Augen
Gestörtes Farbsehen, Leseschwierigkeiten oder verschwommene Sicht. Lesen Sie hier, wie Diabetes die Sehfunktion in verschiedener Weise schädigen kann und wie Sie dies verhindern oder verzögern können.
Das Auge vermittelt mehr Eindrücke als jedes andere Sinnesorgan und funktioniert dabei ähnlich wie eine Kamera: Wie bei einem Objektiv fällt das Licht durch die einzelnen Bestandteile des Auges – Hornhaut, vordere Augenkammer, Pupille, Linse und Glaskörper bis auf die Netzhaut. Auf der Netzhaut wird das Licht gebündelt und die Sinnesreize wandern über den Sehnerv zum Gehirn. Dort entsteht aus der Kombination der Eindrücke beider Augen ein dreidimensionales Bild.4
Schäden an der Netzhaut sind eine häufige Folgeerkrankung bei Menschen, die zuckerkrank sind. Der medizinische Fachbegriff für die Begleiterkrankung lautet diabetische Retinopathie. Bei einer Retinopathie werden der Aufbau und die Funktion des Auges gestört. Sie kann zu beträchtlichen Sehstörungen und im schlimmsten Fall sogar zu Erblindung führen. Von einer Makulopathie spricht man, wenn die Makula, die Mitte der Netzhaut und der Ort des schäfsten Sehens, von den Schädigungen betroffen ist. Sie kann in jedem Stadium der Retinopathie auftreten. Weitere Informationen finden Sie im Kapitel Auge & Diabetes. Neben den Netzhautveränderungen können Diabetes-Patienten auch von weiteren Augenkomplikationen wie Linsentrübung, erhöhter Augeninnendruck und Hornhautgeschwüren betroffen sein.5
Ein erhöhter Blutzuckerspiegel führt dazu, dass sich Ablagerungen in den feinen Blutgefäßen des Auges bilden. Es können sich Gefäßausbuchtungen (Mikroaneurysmen) bilden, aus denen Blut austreten kann. Durch die ausgetretene Flüssigkeit kann es zu einer Anschwellung der Netzhaut kommen. In diesem Stadium spricht man von einer nicht-proliferativen Retinopathie, diese ist sichtbar durch Blutungen und Fettablagerungen in der Netzhaut. Bei anhaltender verminderter Gefäßdurchblutung können sich aufgrund der schlechten Sauerstoffversorgung neue Gefäße bilden. Ab diesem Zeitpunkt spricht man von der proliferativen Retinopathie. Die neugebildeten Gefäße sind oft brüchig und porös und können dadurch das Sehen beeinträchtigen. Durch Flüssigkeitsansammlungen aus kleinsten Blutgefäßen in der Nähe der Makula, entsteht ein Makulaödem. Dadurch werden die lichtempfindlichen Zellen von der Aderhaut abgehoben, werden schlechter mit Nährstoffen versorgt und verlieren ihre Funktionsfähigkeit. Durch eine Vielzahl von Mechanismen kann es unbehandelt bis zur vollkommenen Erblindung kommen.5
Genauso vielfältig, wie die verschiedenen Bestandteile des Auges zu einem scharfen und bunten Sehen beitragen, können die Veränderungen sein, die ein erhöhter Blutzuckerspiegel direkt oder über Schäden der kleinsten Gefäße und Nerven bewirken. Zuerst verlaufen diese Veränderungen völlig unbemerkt und symptomarm. Bei schon fortgeschrittenen Netzhautschäden kann es zu verschwommenem und unscharfem Sehen kommen und das Wahrnehmen von Farben kann vermindert sein. Bei Einblutungen können plötzlich schwarze Punkte im Gesichtsfeld auftreten. Verzerrtes Sehen wird häufig durch eine Makulopathie bedingt.6
Der Augenarzt kann mit routinemäßigen Untersuchungen schon kleinste Veränderungen wie Fettablagerungen oder Blutungen erkennen. Er bestimmt die Sehschärfe, untersucht den vorderen Teil des Auges und die Netzhaut, in dem er eine Augenspiegelung durchführt. Findet er Hinweise auf eine Veränderung, kann er speziellere Untersuchungen wie eine Fluoreszenzangiographie oder Optische Kohärenztomographie (OCT) veranlassen.7
Für eine frühzeitige Diagnose ist der regelmäßige Besuch beim Augenarzt sehr wichtig. Menschen mit Diabetes sollten einmal pro Jahr zur Augenuntersuchung gehen. Wenn keine diabetische Netzhautveränderung festgestellt wird und keine weiteren Risikofaktoren vorliegen, kann auch ein Besuch alle zwei Jahre ausreichend sein.8
Für die diabetische Retinopathie gibt es verschiedene Behandlungsmethoden. Bei der nicht-proliferativen-diabetischen Retinopathie kann es sein, dass Ihr behandelnder Arzt Ihnen Kontrolltermine in kürzeren Abständen gibt und erst einmal abwartet bevor Sie eine Therapie beginnen müssen. In schwereren Fällen kann es jedoch auch sein, dass eine Laserbehandlung erwogen wird. Bei Beteiligung der Makula durch eine Makulaödem könnte auch eine sogenannte IVOM-Therapie (Intravitreale operative Medikamentengabe), d.h. eine Spritzentherapie, nötig sein. Für detailliertere Informationen schauen Sie sich auf unseren weiteren Seiten zum Thema Therapie um!8
Diabetes und Gefäße
Ein dauerhaft erhöhter Blutzuckerspiegel wirkt sich zuerst in den Gefäßen aus. Hier erfahren Sie, wie sich die Gefäßwände dauerhaft veränderen und was Sie tun können, dass dies nicht zu schwerwiegenderen Komplikationen führt.
Unser Gefäßsystem sorgt für die lebensnotwendige Durchblutung des Körpers. Dadurch wird jedes Gewebe und alle Organe mit Sauerstoff und Nährstoffen versorgt. Mit jedem Herzschlag wird sauerstoffreiches Blut in die Arterien, zu den Organen gepumpt. In den Venolen und Venen fließt das sauerstoffarme Blut wieder zurück zu Herz und Lunge, wo es erneut mit Sauerstoff angereichert wird. In den sehr feinen Blutgefäßen, den sogenannten Kapillaren, findet in den Organen und Geweben der Austausch von Sauerstoff und Nährstoffen statt.
Da unser gesamter Körper durch das Gefäßsystem vernetzt ist, spielen Gefäßerkrankungen bei Diabetes eine zentrale Rolle.
Um gleichzeitig stabil genug für den Transport, aber auch durchlässig genug für den Stoffaustausch zu sein, müssen Blutgefäße eine ausgeklügelte Wandstruktur haben. Sie bestehen aus drei Schichten: Das Gefäßendothel bildet die innere Schicht, die mittlere Schicht besteht aus Muskelzellen und die äußere Schicht besteht aus Bindegwebe und elastischen Fasern. Die feinen Gefäßkapillaren bestehen nur aus einer Schicht Endothelzellen. Wenn die Gefäße durch eine Diabeteserkrankung geschädigt werden, können sie sich verengen oder sogar verschließen. Passiert so etwas im Gehirn, nennt man das transistorisch ischämische Attacke (TIA) oder Schlaganfall. In den Gefäßen des Herzens kann dies zu einer Angina pectoris oder einem Herzinfarkt führen. Und auch die Beine und Füße können betroffen sein, dann spricht man von einer peripheren, arteriellen Verschlusskrankheit (pAVK). Von einer Gefäßschädigung können sowohl die großen Blutgefäße, als auch die kleinen, sehr feinen Kapillaren betroffen sein.9
Durch einen zu hohen Blutzuckerspiegel werden die Blutgefäße geschädigt, denn der Zucker im Blut attackiert die Endothelschicht. Dies führt zu einer Aufrauhung der Gefäßwand und dadurch zu Entzündungen und Ablagerungen. Ein durch Zucker verdicktes Blut kann an solchen Stellen haften bleiben, einen Pfropfen bilden und schließlich zu einem Verschluss führen. Man spricht hierbei auch von Arteriosklerose. Die Veränderungen der Blutgefäße haben zur Folge, dass Organe nicht mehr optimal mit Sauerstoff versorgt werden. Ein erhöhter Blutdruck kann die Organe noch zusätzlich schädigen.10
Je nachdem welches Organ betroffen ist, ergeben sich für die Betroffenen ganz unterschiedliche Symptome: Durchblutungsstörungen des Gehirns können zu Schwindelzuständen führen, am Herzen kann es zu Angina pectoris-Beschwerden kommen und bei einer pAVK kann es je nach Stadium zu verschiedenen Symptomen kommen: Von Schmerzen bei Belastung bis hin zu offenen Wunden.10
Da starre und enge Gefäße zu einem höheren Blutdruck führen können, gehört die Messung des Blutdrucks zu den ersten Routineuntersuchungen beim Arzt. Aber auch weitere regelmäßige Untersuchungen der Gefäße sollten Menschen mit Diabetes wahrnehmen: Jede Gefäßdiagnostik beginnt mit der körperlichen Untersuchung. Dazu zählt eine visuelle Prüfung, denn Verfärbungen können auf Veränderungen hinweisen. Das Tasten von Fußpulsen, aber auch die regelmäßige Durchführung einer Ultraschall-Untersuchung der Halsschlagarterien sind Teil der Untersuchung. Unterschiedliche Blutdrücke an Armen und Beinen geben Hinweise auf Durchblutungsstörungen. Die nächsten Schritte in der Diagnostik wären eine Ultraschalldiagnostik der Gefäße, Analysen der Pulswelle und der Arterienwanddicke. Sie werden meist von einem Gefäßspezialisten erbracht.10
Bei der Prävention von Gefäßerkrankungen aufgrund von Diabetes gelten die allgemein gültigen „Regeln“: Gute Blutzuckereinstellung, niedriger Blutdruck, aktiver Lebensstil und gesunde Ernährung.10
Grundsätzlich empfiehlt sich eine gesunde Ernährung, ausreichend Bewegung und ein absoluter Nikotinverzicht . Zudem können bei vorliegender pAVK spezielle Gehtrainings durchgeführt werden. Eine Zugabe von Medikamenten, die die Blutgerinnung hemmen, ist ebenfalls möglich. Liegt eine fortgeschrittene Gefäßerkrankung vor, gibt es mehrere Therapiemöglichkeiten. Zum einen können die Gefäße mittels eines Ballons „aufgedehnt“ werden. Die sogenannte Ballondilatation wird mit einer Gefäßstütze (Stent) implantiert. Zum anderen kann die Durchblutung in Form einer Bypass-Operation verbessert werden.10
Diabetes und Nieren
Die Nieren sind die ersten Organe, die aushelfen müssen, wenn der Körper zu viel Zucker im Blut nicht mehr verarbeiten kann. Wie Sie mit einfachen Untersuchungen testen lassen können, wie stark Ihre Nieren hierdurch belastet werden, erklären wir hier.
Jeder Mensch hat in der Regel zwei Nieren. Sie sind die Klärwerke des Körpers und filtern das Blut in den Nierenkörperchen. Diese bestehen aus einem Knäuel ganz feiner Blutgefäße, durch die das gesamt Blut geleitet und durch feine Netzmaschen gefiltert wird. Anschließend werden ausgefilterte Abfall- und Schadstoffe zusammen mit dem Urin ausgeschieden. Außerdem kann der Körper über den Urin Medikamente oder Gifte entsorgen. Die Nieren sind außerdem auch für die Regulierung des Flüssigkeit-Haushaltes im Körper zuständig.11
Diabetesbedingte Schäden an den Nieren nennt man diabetische Nephropathie. Dabei kann das Blut durch die Nieren nicht mehr ausreichend gefiltert werden. Die Schädigung der Niere kann dabei in verschiedene Stadien eingeteilt werden, die von milden Funktionseinschränkungen bis hin zum vollständigen Nierenversagen reichen.12
Ein dauerhaft zu hoher Zuckergehalt im Blut schädigt die feinen Gefäße der Nierenkörperchen. Durch die Verzuckerung der Gefäßwände werden die Netzmaschen vergrößert, sodass die Filterfunktion eingeschränkt wird. So können auch andere Stoffe vermehrt in den Urin gelangen, die im Körper eigentlich noch benötigt werden, wie Eiweiße. Durch die Verdickung der Kapillarwände kommt es gleichzeitig zu einer verminderten Durchblutung der Niere. Die Nierenfunktion und damit die Entgiftung des Körpers kann sogar vollkommen eingestellt werden.12
Wenn die Niere nicht mehr richtig filtern kann, wird als erstes Symptom Eiweiß ausgeschieden. Das ist schmerzlos und führt zunächst nicht zu anderen vom Betroffenen bemerkbaren Einschränkungen, kann jedoch durch Urinuntersuchungen festgestellt werden. Erst bei fortgeschrittener diabetischer Nephropathie machen sich Symptome wie Juckreiz, Kopfschmerzen, Leistungsschwäche, Müdigkeit oder Gewichtszunahme bemerkbar. Nierenschmerzen, die oftmals mit Rückenschmerzen verwechselt werden, können mit einem Nierenversagen infolge von Diabetes mellitus zusammenhängen.13
Eine erste Untersuchung auf den Eiweißgehalt des Urins kann beim Hausarzt durchgeführt werden. Ist der Wert erhöht (bereits eine Eiweißmenge von 20 mg/l kann auf eine Nierenschädigung hinweisen), werden weitere Werte im Urin und die Nierenfunktionswerte im Blut bestimmt. Dazu zählen unter anderem die Werte Kreatinin, Harnstoff und Harnsäure. Arbeiten die Nieren nicht mehr richtig, sind diese erhöht. Bei einer erhöhten Ausscheidung von Glukose im Harn handelt es sich um eine Glukosurie. Diese erfolgt ab einem Blutzucker von etwa 10 mmol/l. Die so genannte Nierenschwelle wird überschritten und der Körper beginnt, überschüssige Glukose über den Urin auszuscheiden. Im weiteren Verlauf kann die glomeruläre Filtrationsrate bestimmt werden. Sie gibt Auskunft über die Nierenleistung und dient zur Stadieneinteilung der Nierenschädigung.13
Zur nierenschonenden Prävention sollte auf eine eiweiß- und salzreiche Ernährung verzichtet und immer auf ausreichende Flüssigkeitszufuhr geachtet werden. Um eine Schädigung der Nieren frühzeitig zu erkennen, sollten Diabetiker mindestens einmal im Jahr ihren Urin auf seinen Eiweißgehalt untersuchen lassen.
Eine Verschlechterung der Nierenfunktion kann durch eine gute Blutzuckereinstellung, also einem HbA1c-Zielwert von unter 7 %, verlangsamt werden, ebenso durch medikamentöse, blutdrucksenkende Therapien. Darüber hinaus können die folgenden Behandlungsansätze zum Tragen kommen:
• Nierenersatztherapie: medizinische Verfahren die die Funktion der Niere ersetzten
• Dialyse (Nierenersatztherapie): Verfahren zur Reinigung des Blutes
• Organtransplantation: Transplantation der Niere (Typ-1- und Typ-2-Diabetes) und wenn möglich der insulinproduzierenden Betazellen der Bauchspeicheldrüse (Typ-1-Diabetes)
• Blutdrucksenkende Medikamente (Bluthochdruck erhöht das Risiko für weitere Schädigungen)
• Änderung des Verhaltens: Rauchentwöhnung, Gewichtsreduktion12
Diabetes und Füße
Der Diabetes kann sich auf Ihre Mobilität auswirken – denn Folgeerkrankungen können auch Ihre Füße betreffen. Lesen Sie hier, was das bedeutet und wie Sie dagegen steuern können.
Der menschliche Fuß besteht aus sieben Fußwurzelknochen, fünf Mittelfußknochen und 14 Zehenknochen. Im Fuß gibt es 33 Gelenke, stabilisiert und in Bewegung gehalten von 20 Muskeln und 114 Bändern. Der menschliche Fuß ist also ein komplexes Gebilde und fungiert als wichtiges Stützorgan beim aufrechten Gang. Abgesehen von Zahlen und Fakten haben unsere Füße allerdings eine noch viel größere Bedeutung: Sie stehen für Mobilität und Unabhängigkeit.
Durch diabetesbedingte Nervenerkrankungen (Polyneuropathien, siehe Kapitel „Nerven“) und Durchblutungsstörungen (arterielle Verschlusskrankheit, siehe Kapitel „Gefäße“) in den Beinen könne auch die Füße in Mitleidenschaft gezogen werden. Aus Polyneuropathie und pAVK (partielle arterielle Verschlusskrankheit) können chronische, schlecht heilende Wunden entstehen, die zu einem diabetischen Fußsyndrom führen. Ein Diabetikerfuß verschlechtert den allgemeinen Gesundheitszustand häufig fortschreitend. Daher ist es sehr wichtig, dieser Erkrankung vorzubeugen.14
Polyneuropathie und pAVK sind beide durch die erhöhte Blutzuckerkonzentration bei Diabetikern im Blut bedingt. Dadurch verstopfen Blutgefäße, was auch zu Schäden an Nervenbahnen führen kann. Wenn man sich dann am Fuß verletzt, kann dies durch die unzureichende Durchblutung und Reizweiterleitung zu schlecht oder gar nicht heilenden Wunden und einem diabetischen Fußsyndrom führen.14
Zu den Symptomen, die sich an den Füßen und Beinen bemerkbar machen, zählen eine trockene, rissige oder schwielige Beschaffenheit der Haut und eine rötlich-bläuliche Farbe der Füße. Zudem äußern sich Nervenschäden durch Gefühllosig¬keit in den Zehen und Teilen der Beine. Erkrankte sprechen oftmals von einem unangenehmen Gefühl, das sie als „Amei¬senlaufen“ beschreiben. Da oftmals das Wärme- und Schmerzempfinden verloren geht, werden Verletzungen am Fuß erst spät wahrgenommen. Eine Nervenschädigung kann auch den Aufbau des Fußes verformen, es kommt zum sogenannten Charcot-Fuß.14
Der Arzt achtet bei der Untersuchung insbesondere auf die Anatomie und den Aufbau des Fußes. Dabei legt er sein Augenmerk auf das Wachstum und das Aussehen der Zehennägel, auf Druckstellen, insbesondere in den Zehenzwischenräumen, und kleine Hautwunden, die er auf bakterielle Besiedelung hin untersucht. Weiterhin überprüft er die Reflexe und Berührungs- und Druckempfindlichkeit. Ob eine Durchblutungsstörung vorliegt, erkennt der Arzt, indem er den Blutdruck an beiden Fußarterien misst und vergleicht. Etwaige Gefäßverengungen lassen sich auch mit bildgebenden Verfahren wie der Duplexsonographie feststellen.14
Für eine gute Prävention ist die tägliche Fußpflege unumgänglich. Dies beinhaltet das Waschen der Füße ebenso wie das Inspizieren der Füße auf Druckstellen und Wunden. Wenn Sie eine Auffälligkeit an Ihren Füßen bemerken, sollten Sie schnellstmöglich zum Arzt gehen. Außerdem sollten Sie auf ein gutes Schuhwerk achten, denn es könnte sein, dass drückende oder scheuernde Schuhe nicht sofort wahrgenommen werden.14
Zur Therapie des diabetischen Fußsyndroms gehört natürlich die Behandlung der gefäßbedingten Begleiterkrankungen. Außerdem steht die Behandlung der Wunde(n) im Vordergrund. Der Heilungsprozess sollte unterstützt werden, indem eine chirurgische Wundreinigung und eine Infektionsbehandlung durchgeführt wird. Eine Druckentlastung sollte durch besonderes Schuhwerk oder Gehhilfen vorgenommen werden. Bei besonders schweren Fällen droht den Betroffenen eine Amputation. Allerdings können in spezialisierten Zentren interdisziplinäre Expertenteams eine große Bandbreite an Therapien und Maßnahmen ausschöpfen, um eine Amputation zu vermeiden.14
Diabetes und Herz
Um als Motor unseres Blutkreislaufes agieren zu können, benötigt das Herz selber auch eine ausreichende Versorgung, die durch Diabetes stark beeinträchtigt werden kann. Erfahren Sie mehr zu Schädigungen und Folgeerkrankungen.
Als zentrale Pumpe im Körper versorgt das Herz Organe und Gewebe ständig mit Blut und damit mit lebensnotwendigem Sauerstoff und Nährstoffen. Da das Herz selbst aber auch ein Muskel mit Energiebedarf ist, wird es über die Herzkranzgefäße versorgt. Das Herz ist in zwei Hälften geteilt. Die linke Kammer pumpt sauerstoffreiches Blut durch die Schlagader (Aorta) in den Körperkreislauf. Die rechte Kammer pumpt sauerstoffarmes Blut in den Lungenkreislauf, dort wird das Blut wieder mit Sauerstoff angereichert.15
Auch das Herz kann durch Diabetes geschädigt werden: Durch Schäden an den Gefäßen kann es als Folgeerkrankungen zu einem Herzinfarkt oder einer koronaren Herzerkrankung (Erkrankung der Herzkranzgefäße, wie beispielsweise eine Angina pectoris) kommen.16
Durch die Schädigung/Verengung der Gefäße, kann das Herz nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt werden. Dadurch kann das Herz seine Aufgaben nicht mehr ausreichend erfüllen, das Risiko für Herzinfarkt und koronare Herzerkrankungen steigt.
Bei koronaren Herzerkrankungen, die auftreten, wenn die Herzkranzgefäße geschädigt sind, sind die typischen Symptome Brustschmerzen und Herzinsuffizienz. Die Herzinsuffizienz ist eine der häufigsten Begleiterkrankungen bei Menschen mit Diabetes. Die sogenannte Herzschwäche macht sich oft durch Atemnot bei körperlicher Belastung bemerkbar. Eine Angina pectoris kann zudem auftreten, wenn durch das verengte Herzkranzgefäß noch genug Blut fließt, der Blutbedarf aber unter Anstrengung nicht mehr gedeckt werden kann. Allerdings zeigen Diabetiker direkt am Herzen meist kaum Symptome.16
Neben der Standard-Gefäßdiagnostik (siehe Kapitel „Gefäße“) werden beim Herzen folgende weitere Untersuchungen durchgeführt: Belastungs-EKG, Ultraschall des Herzens unter Belastung und die SPECT-Myokardszintigraphie zur Klärung der Durchblutungssituation am Herzmuskel.16
Für eine Prognose der Herzgesundheit eignet sich der Langzeit-Blutzuckerwert (HbA1c-Wert). Ist dieser erhöht (>7 %) kann das Risiko für einen Herzinfarkt steigen. Eine Herzinsuffizienz kann dank einer speziellen Ultraschalluntersuchung schon in frühen Stadien vom Arzt diagnostiziert werden.16
Besonders für die Herzgesundheit ist ein aktiver Lebensstil und gesunde Ernährung wichtig sowie eine gute Blutzuckereinstellung und ein möglichst niedriger Blutdruck.16
Neben medikamentöser Möglichkeiten, wie eine Thrombozytenaggregationshemmung mit Aspirin, kann bei einer Gefäßverengung in einem Herzkranzgefäß ein Stent eingesetzt werden. Die Gefäßstütze aus Kunstfasern oder Metall dient zum Offenhalten und Stabilisieren der Gefäße. Dadurch wird eine Verbesserung des Blutflusses innerhalb der Gefäße bewirkt. Meist wird ein Stent während einer Herzkatheter-Untersuchung eingesetzt.16
Diabetes und Gehirn
Welche Gefahren birgt Diabetes für das Gehirn, die Schaltzentrale unseres Körpers? Lesen Sie hier alles zu Symptomen, Prävention und Co.
Unser Gehirn steuert alle wichtigen Fähigkeiten des Menschen: was wir wahrnehmen und empfinden, wie wir uns verhalten und was wir denken. Das Gehirn steuert aber auch unsere Organe und unsere Bewegungen. Sinneseindrücke werden im Gehirn verarbeitet, Informationen werden gespeichert und bei Bedarf wieder abgerufen. Das Gehirn ist unsere Steuerzentrale, ohne die Leben nicht möglich ist. Umso wichtiger ist es, das Gehirn und seine Funktionen zu schützen.17
Auch das Gehirn mit seinen feinen Blutgefäßen und Nervenbahnen kann von den Folgeschäden des Diabetes betroffen sein. Kommt es im Gehirn zu Gefäßverengungen oder sogar –Verschlüssen, kann dies zu einer transitorischen ischämischen Attacke (TIA) oder sogar einem Schlaganfall führen.18
Wenn Blutgefäße sich durch eine Diabetes-Erkrankung verengen oder sogar verschließen, kann auch das Gehirn nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt werden. Da das Hirn aber aus einer Vielzahl von verschiedenen miteinander verknüpften Zelltypen aufgebaut und sehr stoffwechselaktiv ist, reagiert es auf eine Mangelversorgung sehr empfindlich. Das Risiko für einen Schlaganfall steigt.18
Die Symptome einer transitorischen ischämischen Attacke sind sehr ähnlich zu denen eines Schlaganfalls. Dabei kommt es darauf an, an welchen Stellen der Gehirnversorgung ein Gefäß sich (vorübergehend) verschließt. Zu Sprachstörungen kommt es beispielsweise, wenn die linke Hemisphäre des Gehirns betroffen ist. Weitere Symptome sind Sehstörungen, Lähmungen, starke Kopfschmerzen und Taubheitsgefühle.18
Neben der Standard-Gefäßdiagnostik (siehe Kapitel „Gefäße“) werden beim Herzen folgende weitere Untersuchungen zur Diagnostik durchgeführt: Die Beschaffenheit der Arterien kann mit Hilfe eines Ultraschalls untersucht werden. Die Farbdopplersonographie zeigt Gefäßwände, Blutfüllung, Verengungen und Strömungseigenschaften an. Damit lässt sich bereits in frühen Stadien einer Arteriosklerose die Verdickung der Gefäßinnenschicht feststellen. Mit Spezialsonden kann der Arzt auch Gefäße im Inneren des Hirns untersuchen. Magnetresonanz- und Computertomografie-Techniken eignen sich zudem zur Darstellung des menschlichen Gehirns und zur Überprüfung, ob eine Hirnblutung oder ein Gefäßverschluss die Ursache für einen etwaigen Schlaganfall oder eine TIA sind. Gefäße des Halses und des Hirngebietes lassen sich vor operativen Eingriffen mittels Angiographie abbilden.18
Bei der Prävention von Spätfolgen im Gehirn gelten die allgemein gültigen „Regeln“: Gute Blutzuckereinstellung, niedriger Blutdruck, aktiver Lebensstil und gesunde Ernährung.18
Neben einer optimalen Einstellung des Blutzuckers, des Fettstoffwechsels und des Blutdrucks kann eine medikamentöse Therapie mit Gerinnungshemmern sinnvoll sein, um weitere Schäden im Gehirn zu vermeiden.18
Diabetes und Nerven
Ähnlich wie die Gefäße durchziehen auch unsere Nerven den gesamten Körper. Diabetes kann auf diese wichtigen Zellen negative Auswirkungen haben. Lesen Sie hier, was sie tun können, um dies zu vermeiden.
Unser Nervensystem teilt sich auf in das zentrale Nervensystem (ZNS) und das periphere Nervensystem (PNS). Zum ZNS gehören Gehirn und Rückenmark, während das PNS den übrigen Körper durchzieht. Die einzelnen Nervenzellen bestehen aus einem Zellkörper und unterschiedlichen Fortsätzen, die Impulse empfangen und weiterleiten können. So können Reize von unserem Fuß bis ins Gehirn und wieder zurück gelangen, alles innerhalb von Millisekunden. Nervenzellen sind aber nicht nur verantwortlich für die Reizweiterleitung, sondern steuern auch unsere Muskeln und somit unsere Bewegungen und Organe im ganzen Körper.
Auch die Nerven im peripheren Nervensystem können von den Folgen einer Diabetes-Erkrankung betroffen sein. Häufig kommt es zu einer sogenannten diabetischen Neuropathie (auch Polyneuropathie genannt), bei der die Nervenzellen geschädigt werden.
Bei einer diabetischen Neuropathie wird der Stoffwechsel der Nervenzellen durch den hohen Blutzuckerspiegel gestört. In den Zellen können sich Abbauprodukte ablagern, es kommt zu Veränderungen der Kapillaren und einem zunehmenden Sauerstoffmangel, der die Nervenzellen nachhaltig schädigen kann.
Erst einmal ist zu sagen, dass diabetesbedingte Nervenschädigungen Beschwerden bei allen Organen hervorrufen können. Allerdings verläuft eine Neuropathie am Anfang zumeist beschwerdefrei, obwohl meist dann schon gestörte Empfindungen in Bezug auf Vibration, Wärme und Kälte vorliegen. Im Verlaufe einer Neuropathie kommen dann Schmerzen an den Füßen und Missempfindungen wie Kribbeln und Taubheitsgefühle an den Händen und Füßen hinzu. Im fortgeschrittenen Stadium kann sogar die Beweglichkeit eingeschränkt sein. Aus einer Neuropathie kann sich als Langzeitkomplikation ein diabetisches Fußsyndrom oder ein Charcot-Fuß entwickeln.
Die Diagnostik einer Neuropathie umfasst die allgemeine Fußinspektion und das Tasten der Fußpulse. Zusätzlich wird die Empfindlichkeit der Haut auf Berührung oder Temperatur getestet. Die Vibrationsempfindlichkeit wird mittels eines Stimmgabeltests überprüft, wobei eine Stimmgabel an Fuß- oder Handknöchel gehalten wird. Fallen die Tests negativ aus, empfiehlt sich eine umfangreichere Diagnostik, zum Beispiel das überprüfen von Blutwerten, um eine Mangelerscheinung ausschließen zu können.
Bei der Prävention einer diabetischen Neuropathie gelten die gleichen „Regeln“ wie bei der Prävention von Spätfolgen im Gehirn.
Neben einer optimalen Blutzuckereinstellung, dem Verzicht auf Nikotin und Alkohol und der generellen Anpassung des Lebensstils an die Erkrankung, kann auch eine medikamentöse Schmerztherapie empfehlenswert für die Behandlung einer Neuropathie sein. Für die Therapie des diabetischen Fußes als Langzeitkomplikation siehe Kapitel „Füße“.
Disease Management-Programme
Disease Management Programme, kurz DMP, sind Angebote, bei denen Menschen mit chronischen Erkrankungen in einer besonders strukturierten Form medizinisch behandelt werden. Lesen Sie hier mehr über die Programme und wie Sie von einer Teilnahme profitieren können!
Behandlungsprogramme
Für Menschen mit chronischen Erkrankungen gibt es besondere Behandlungsprogramme, sogenannte Disease Management Programmes, kurz DMP, die die Situation chronisch Erkrankter umfassend verbessern sollen.
Die Programme umfassen regelmäßige Arzttermine mit Beratungsgesprächen und Untersuchungen sowie weitergehende Informationen zur Erkrankung. Sie setzen darauf, dass Sie als Patient an Ihrer Erkrankung aktiv mitarbeiten: indem Sie mit Ihrem Arzt individuelle Behandlungsziele vereinbaren, an Schulungen und Präventionsangeboten sowie an regelmäßigen Verlaufskontrollen teilnehmen.
DMP werden für verschiedene chronische Erkrankungen, darunter auch Diabetes Typ 1 oder 2, von Ärzten, Krankenhäusern und Krankenkassen angeboten. Damit diese an einem solchen Behandlungsprogramm teilnehmen können, müssen sie bestimmte Voraussetzungen erfüllen und Qualitätsanforderungen einhalten. Die Teilnahme bietet Ihnen als Patient eine bessere Versorgung und hilft dabei, Folgeschäden und Komplikationen zu vermeiden. Sie sind für Sie als gesetzlich Versicherter kostenfrei.
Auswertung in den DMP
Die Entwickler der Programme legen Wert darauf, dass bei jedem Teilnehmer die einzelnen Maßnahmen und deren Erfolge genau dokumentiert werden. Die Daten nutzt beispielsweise Ihre Krankenkasse, um Sie bei auffälligen Werten zu beraten oder auch an Schulungen zu erinnern. Außerdem erhalten Ärzte und Krankenhäuser Informationen darüber, wie gut sie ihre Patienten im vergangenen Zeitraum behandelt haben. Insgesamt können so Langzeitdaten erfasst werden, was sich positiv auf die Versorgung auswirkt, was wiederum Vorteile für Sie als Patient hat.
Bislang zeigen die Daten, dass die Disease Management Programme die Versorgung der Versicherten sehr gut unterstützen. Vieles deutet darauf hin, dass DMP-Teilnehmer weniger diabetische Folgeschäden und Komplikationen erleiden.19 Trotzdem: In der Gruppe der 45- bis 69-Jährigen mit Diabetes Typ 1 entwickeln nach neun Jahren fast drei von zehn Patienten eine diabetische Retinopathie.20 Diabetespatienten sollen gemäß der Vorgaben der DMP alle zwei Jahre augenärztlich untersucht werden, doch die Kontrollen erfolgen immer noch zu selten und die angestrebten Quoten werden deutlich unterschritten.19 Es ist wichtig, dass Sie – egal, ob mit oder ohne Teilnahme an einem DMP – die Kontrollen regelmäßig wahrnehmen, um eventuelle Schäden frühzeitig erkennen und behandeln zu können.
Aktualisierungen
Die Inhalte der DMP werden in regelmäßigen Abständen überprüft und bei Bedarf aktualisiert. Hierfür verantwortlich ist der Gemeinsame Bundesausschuss (G-BA), in dem Vertreter der Ärzte, der Krankenhäuser, der Krankenkassen und der Patienten in einem eigenen Gremium hierzu diskutieren und entscheiden. Die aktuellsten Dokumente finden Sie auf der Seite des G-BA. Die letzte Aktualisierung für das DMP für Patienten mit Typ-1-Diabetes wurde am 16. Januar 2020 beschlossen. Teil der Aktualisierung war unter anderem die Festlegung eines normnahen HbA1c-Wertes von ≤ 7,5 % in der individuellen Therapieplanung und die Definition der kontinuierlichen Insulin-Therapie (Pumpentherapie) als Behandlungsstandard.
Quellen
1 Über Diabetes, Deutsche Diabetes Hilfe, https://www.diabetesde.org/ueber_diabetes (zuletzt zugegriffen 03.12.2019)
2 Was macht Insulin?, 2010, Diabetes Deutschland https://www.diabetes-deutschland.de/wasmachtinsulin.html (zuletzt zugegriffen 03.12.2019)
3 Wissen rund um Diabetes, Diabetesinformationsdienst München, https://www.diabetesinformationsdienst-muenchen.de/aktuelles/wissen-rund-um-diabetes/index.html (zuletzt zugegriffen 03.12.2019)
4 Das Auge – Aufbau und Funktion, Kuratorium Gutes Sehen e.V., https://www.sehen.de/sehen/das-auge/ (zuletzt zugegriffen 18.12.2019)
5 Diabetes und Augen, Diabetesinformationsdienst München, https://www.diabetesinformationsdienst-muenchen.de/erkrankungsformen/folgeerkrankungen/diabetes-und-augen/index.html (zuletzt zugegriffen 03.12.2019)
6 Augenerkrankungen bei Diabetes mellitus, 2009, Diabetes Deutschland, https://www.diabetes-deutschland.de/archiv/archiv_2404.html, (zuletzt zugegriffen 03.12.2019)
7 Augenärzte informieren: Staroperation und Intraokularlinse, 2009, https://www.uniklinik-freiburg.de/fileadmin/mediapool/09_zentren/aoz/pdf/catop.pdf (zuletzt zugegriffen 02.12.2019)
9 Wie funktioniert der Kreislauf? gi gesundheitsinformation.de, Januar 2019, https://www.gesundheitsinformation.de/wie-funktioniert-der-kreislauf.2097.de.html (zuletzt zugegriffen 18.12.2019).
10Diabetes und Gefäße, 2019, Diabetesinformationsdienst München, https://www.diabetesinformationsdienst-muenchen.de/erkrankungsformen/folgeerkrankungen/diabetes-und-gefaesse/index.html (zuletzt zugegriffen 03.12.2019).
11 Wie funktionieren die Nieren? gi gesundheitsinformation.de, Februar 2018, https://www.gesundheitsinformation.de/wie-funktionieren-die-nieren.2240.de.html (zuletzt zugegriffen 18.12.2019).
12Diabetes und Nieren, 2019, Diabetesinformationsdienst München, https://www.diabetesinformationsdienst-muenchen.de/erkrankungsformen/folgeerkrankungen/diabetes-und-nieren/index.html#c55039 (zuletzt zugegriffen 03.12.2019)
13Diabetische Nephropathie, Deutsche Diabetes Hilfe, https://www.diabetesde.org/ueber_diabetes/begleiterkrankungen_bei_diabetes/nierenleiden (zuletzt zugegriffen 03.12.2019)
14 Diabetisches Fußsyndrom, Diabetesinformationsdienst München, https://www.diabetesinformationsdienst-muenchen.de/erkrankungsformen/folgeerkrankungen/diabet-fusssyndrom/index.html (zuletzt zugegriffen 03.12.2019)
15Wie funktioniert das Herz? gi gesundheitsinformationsdienst.de, Januar 2019, https://www.gesundheitsinformation.de/wie-funktioniert-das-herz.2095.de.html (zuletzt zugegriffen am 18.12.2019).
16Diabetesund Herz, 2019, Diabetesinformationsdienst München https://www.diabetesinformationsdienst-muenchen.de/erkrankungsformen/folgeerkrankungen/diabetes-und-herz/index.html (zuletzt zugegriffen 03.12.2019)
17 Wie funktioniert das Gehirn? Stiftung Gesundheitswissen, https://www.stiftung-gesundheitswissen.de/gesundes-leben/koerper-wissen/wie-funktioniert-das-gehirn (zuletzt zugegriffen 03.12.2019)
18Diabetes und Gehirn, 2016, Diabetesinformationsdienst München https://www.diabetesinformationsdienst-muenchen.de/erkrankungsformen/folgeerkrankungen/diabetes-und-gehirn/index.html (zuletzt zugegriffen 03.12.2019)
19 Nordrheinische Gemeinsame Einrichtung Disease-Management-Programme: Qualitätssicherungsbericht 2017. https://www.kvno.de/downloads/quali/qualbe_dmp17.pdf (zuletzt abgerufen am 09.12.2019)
20 Infas et al: Bericht der strukturierten Behandlungsprogramme der gesetzlichen Krankenkassen – Indikation Diabetes mellitus Typ 1. https://www.g-ba.de/downloads/17-98-4129/2016-06-15_DMP- Evaluationsbericht_DM1_infas_MNC.pdf (zuletzt abgerufen am 09.12.2019)
Redaktion in Abstimmung mit den Kooperationspartnern.
Die auf dieser Website bereitgestellten Inhalte dienen der persönlichen Information und ersetzen kein Arzt-Patienten-Gespräch.
Aus Gründen der besseren Lesbarkeit wurde in diesem Text die männliche Grundform genutzt. Selbstverständlich beziehen sich die Bezeichnungen, z. B. Patient oder Arzt, auch auf weibliche und non-binäre Personengruppen.



